Диета №1а
Содержание:
- Чем еще полезна чага
- Диета в первую неделю после выписки из стационара
- Количество лактозы в продуктах
- Диета в стационаре
- Гречневая каша на воде
- Продукты, которые рекомендуется исключить
- Пшено в народной медицине
- Что делать, если выявлен гестационный диабет?
- Плюсы диеты
- Польза жимолости для организма
- Гликемический индекс, пищевая и энергетическая ценность
- Советы по питанию для диабетиков
- Гречка повышает или понижает сахар в крови
- Какую гречку употреблять при диабете
- Что едят при повышенном сахаре в крови: рацион питания при сахарном диабете
- Примерное меню при заболеваниях сосудов в стадии компенсации или недостаточности кровообращения 1-2А стадии, при гипертонической болезни 1-2 стадии, атеросклерозе
- Польза и вред гречки при сахарном диабете
Чем еще полезна чага
Список полезных свойств чаги можно продолжить. Здесь хотелось бы перечислить максимум полезных свойств, ведь некоторые люди долго и безуспешно лечатся медикаментами. Но чаще эффективнее оказывается доступное, природное средство. Чем полезна чага:
- она имеет противомикробное и противосептическое действие,
- противовоспалительное и кровоостанавливающее действие,
- мочегонные и желчегонные свойства,
- в составе чаги — естественные биогенные стимуляторы, органические кислоты, благодаря которым обусловлено ее терапевтическое воздействие на организм,
- чага регулирует и нормализует соотношение водородных и гидроксильных ионов в организме,
- насыщает организм витаминами, полезными компонентами, укрепляющими иммунитет,
- чага задерживает рост раковых клеток, поэтому эффективна на первых стадиях развития рака,
- в составе чаги щавелевая, муравьиная, уксусная кислота, полисахариды, клетчатка, смолы — они улучшают аппетит, устраняют боли,
- стерины снижают количество холестерина в крови,
- в чаге огромное количество полезных веществ: фитонциды, алкалоиды, флавоноиды, железо, магний, марганец, калий, медь, алюминий, серебро, кобальт, цинк и никель,
- хорошо влияет на центральную нервную систему,
- снимает обострение хронических заболеваний,
- поднимает иммунитет,
- лечит болезни суставов,
- чага полезна при женских и мужских болезнях,
- лечит заболевания кожи: экзему, псориаз, обморожение,
- при опухоли гортани делают ингаляции с чагой,
- применяется для лечения пародонтоза,
- стабилизирует артериальное давление.
Диета в первую неделю после выписки из стационара
Обычно после лапароскопической холецистэктомии пациент выписывается уже на 1-3 сутки. В домашних условиях необходимо организовать правильное питание с учетом рекомендаций, данных при выписке. Пища должна приниматься небольшими порциями, 6-7 раз в день. Приемы пищи желательно выстроить в определенный график, это снизит нагрузку на пищеварительный тракт. Последний прием пищи должен быть не менее, чем за 2 часа до отхода ко сну.
Для нормализации пищеварения необходимо обеспечить обильное питье на протяжении всего дня (общее потребление жидкости — 1,5 литра). Оптимальным питьем являются стерилизованные некислые соки с мякотью, отвар шиповника и минеральная вода, марку который лучше согласовать с врачом.
В первую неделю после выписки из стационара необходимо придерживаться лечебной диеты «Стол №1» и избегать свежих овощей и ягод, ржаного хлеба, так как эти продукты усиливают желчеотделение. Основной акцент в питании делается на протертых мясных, рыбных и овощных блюдах, приготовленных на пару. Еда не должна быть горячей или холодной.
Примеры блюд, которые можно употреблять в этот период:
- куриный рулет, приготовленный на пару
- молочный суп
- мясное суфле на пару
- творожная запеканка
- белковый паровой омлет
- маложирный йогурт или кефир
- гречневая или овсяная каша
- адыгейский сыр
Первые дни после операции по удалению желчного пузыря диета является максимально ограниченной и консервативной. На 5-7-е сутки — плавный переход между хирургическими диетами 1а и 1б (иногда называют 0б и 0в). Примерное меню на один день для хирургических диет 1а и 1б приведено ниже.
Примерное меню на один день для хирургической диеты 1а
- 1-й завтрак: белковый омлет из 2 яиц на пару, 200 г измельченной жидковатой овсянки с добавлением молока и 5 г сливочного масла и чай с лимонным соком.
- 2-й завтрак: творог с нулевой жирностью и 100 г шиповникового отвара.
- Обед: 50 г суфле из вареного мяса на пару, 200 г слизистого супа на манке, 100 г шиповникового отвара и 150 г молочного крема.
- Ужин: 200 г измельченной жидковатой гречневой каши с 5 г сливочного масла, паровое суфле из вареной рыбы и чай с лимонным соком.
- Завершающая еда: 100 г шиповникового отвара и 150 г фруктовое желе.
- Общая суточная доза: 40 г сахара, 20 г сливочного масла.
Количество лактозы в продуктах
По специальному перечню продуктов можно определить количество лактозы, присутствующей в диете. Ниже приводятся данные разных авторов.
Содержание лактозы в некоторых продуктах в граммах на 100 г продукта (Т. Шлейп, 2004):
- Десертный крем — 2,8–6,3.
- Забеливатель кофе — 10,0.
- Йогурт из сухого молока — 4,7.
- Йогурт из цельного молока (3,5 %) — 4,0.
- Йогурт молочный (1,5 %) — 4,1.
- Йогурт молочный (3,5 %) — 4,0.
- Йогурт натуральный — 3,2.
- Йогурт сливочный — 3,7.
- Йогурт фруктовый нежирный — 3,1.
- Йогурт фруктовый обезжиренный — 3,0.
- Йогуртовое мороженое — 6,9.
- Йогурт фруктовый сливочный — 3,2.
- Какао — 4,6.
- Картофельное пюре — 4,0.
- Каша манная — 6,3.
- Каша рисовая на молоке — 18,0.
- Кефир — 6,0.
- Кефир нежирный — 4,1.
- Колбасные изделия — 1,0–4,0.
- Маргарин — 0,1.
- Масло сливочное — 0,6.
- Молоко кислое — 5,3.
- Молоко нежирное — 4,9.
- Молоко пастеризованное (3,5 %) — 4,8.
- Молоко сгущенное (7,5 %) — 9,2.
- Молоко сгущенное (10 %) — 12,5.
- Молоко сгущенное с сахаром — 10,2.
- Молоко сухое — 51,5.
- Молоко сухое обезжиренное — 52,0.
- Молоко цельное (3,5 %) — 4,8.
- Молоко цельное сухое — 38,0.
- Молочные коктейли — 5,4.
- Молочный шоколад — 9,5.
- Мороженое — 6,7.
- Мороженое молочное — 1,9–7,0.
- Мороженое пломбир — 1,9.
- Мороженое сливочное — 5,1–6,9.
- Мороженое фруктовое — 5,1–6,9.
- Нуга — 25,0.
- Пахта — 3,5.
- Пахта сухая — 3,5.
- Пончики — 4,5.
- Пудинг — 2,8–6,3.
- Сливки взбитые (10 %) — 4,8.
- Сливки взбитые (30 %) — 3,3.
- Сливки для кофе (10 %) — 3,8.
- Сливки пастеризованные — 3,3.
- Сливки пастеризованные цельные — 3,1.
- Сметана (10 %) — 2,5.
- Сыворотка сухая — 70,0.
- Сыр гауда (45 %) — 2,0.
- Сыр камамбер (45 %) — 0,1–3,1.
- Сыр моцарелла — 0,1–3,1.
- Сыр пармезан — 0,05–3,2.
- Сыр рокфор — 2,0.
- Сыр степной — 0,1.
- Творог (20 %) — 2,7.
- Творог (40 %) — 2,6.
- Творог обезжиренный — 3,2.
Содержание лактозы в некоторых продуктах в граммах на 100 г продукта (И. М. Скурихин, М. И. Волгарев, 1987):
- Крупа гречневая ядрица — 0,03.
- Крупа овсяная — 0,05.
- Толокно — 0,02.
- Пшеница озимая — 0,05.
- Пшеница мягкая яровая — 0,02.
- Молоко женское — 6,6–7,0 (коровье — 4,8, коровье стерилизованное — 4,7, кобылье — 5,8, овечье — 4,8, козье — 4,5, верблюжье — 4,9, сухое цельное — 37,5, сухое обезжиренное — 49,3).
- Кефир жирный — 3,6.
- Простокваша — 4,1.
- Ацидофилин — 3,8.
- Йогурт — 3,5.
- Кумыс — 5,0.
- Пахта пастеризованная — 4,7.
- Сливки сухие — 26,3.
- Сливки стерилизованные (25 %) — 3,3.
- Молоко сгущенное с сахаром — 12,5.
- Молоко сгущенное без сахара — 9,5.
- Творог нежирный — 1,8.
- Творог жирный — 2,8.
- Сливки (10 %) — 4,0.
- Сливки (20 %) — 3,7.
- Сметана (30 %) — 3,1.
- Какао со сгущенным молоком и сахаром — 11,4.
- Кофе со сгущенным молоком и сахаром — 9,0.
- Кофе со сгущенными сливками и сахаром — 9,0.
- Сыры твердые (показатель зависит от жирности продукта) — 2,0–2,8.
- Брынза — 2,9.
- Масло традиционного состава — 0,81 («Крестьянское» — 1,35, «Бутербродное» — 1,89).
- Мороженое сливочное — 5,8.
- Смесь молочная сухая низколактозная, с рисовой мукой — 0,36, с гречневой мукой — 0,36, с толокном — 0,36.
Продукты, практически всегда содержащие молочный сахар:
- Молоко и молочные продукты.
- Колбасные изделия в упаковке, включая вареный окорок.
- Супы в пакетах.
- Готовые соусы.
- Хлебобулочные изделия.
- Ореховая паста.
- Мороженое.
- Панировочные сухари.
- Торты и пироги.
- Клецки.
- Крокеты с сыром.
- Гамбургеры.
- Чизбургеры.
- Ветчина.
- Кетчуп.
- Горчица.
- Майонез.
- Усилители вкуса.
- Вяжущий компонент для приготовления соусов.
- Подсластители в готовых упакованных продуктах.
- Сгущенное молоко.
- Сыпучие специи.
- Шоколадные батончики, сладости типа леденцов, шоколад (исключение составляют некоторые сорта горького шоколада).
- Какао-порошок.
- Пищевые добавки.
- Светлые соусы.
- Пудинги, супы-пюре.
- Пончики и омлеты.
- Картофельное пюре.
- Сахарин в таблетках.
Продукты, разрешенные к применению при лактазной недостаточности:
- Соевое молоко и соевые напитки.
- Низколактозные молочные смеси.
- Сырые мясо, птица, рыба.
- Яйца.
- Свиное сало.
- Масло растительное.
- Все фрукты и овощи.
- Картофель.
- Зерновые (рис и пр.).
- Бобовые.
- Орехи.
- Повидло, мед, сиропы.
- Любой вид сахара, кроме молочного (сорбит, фруктоза).
- Жидкий сахарин.
- Фруктовые и овощные соки.
- Чай, кофе.
- Макаронные изделия из пшеничной муки без добавок.
- Мука натуральная.
- Хлеб ржаной и пшеничный без молочной сыворотки и пищевых добавок.
Диета в стационаре
Продолжительность пребывания в стационаре во многом определяется технологией выполнения холецистэктомии. Золотым стандартом в лечении холецистита является лапароскопическая холецистэктомия. Этот вид операции выгодно отличает минимальное травмирование и укороченное пребывание в стационаре (обычно 1-3 дня). После лапароскопии восстановление пациента происходит сравнительно быстро и безболезненно, а диета как в стационаре, так и в последующие недели является менее консервативной.
К сожалению, лапароскопическая холецистэктомия не всегда может быть проведена из-за особенностей течения заболевания и индивидуальных особенностей анатомического строения желчного пузыря и протоков. По этой причине врач вынужден прибегать к открытой (лапаротомической) холецистэктомии. В зависимости от степени инвазивности операции сроки пребывания в стационаре могут увеличиваться (5-10 суток и более). Повышенная инвазивность этого подхода к удалению желчного пузыря приводит к более значительным ограничениям в режиме питания в первые недели после операции.
После лапароскопической холецистэктомии пациент проводит 2 часа в отделении интенсивной терапии, восстанавливаюсь после наркоза. Затем его переводят в условия палаты, где проводится надлежащая послеоперационная терапия. Первые 5 часов пациенту запрещено подниматься с кровати и пить. Начиная с утра следующего дня разрешено пить простую воду маленькими порциями (до 2 глотков каждые 15 минут). Вставать можно примерно через 5 часов после операции. Это допустимо делать только при отсутствии слабости и головокружения. Первые попытки подъема необходимо предпринимать только в присутствии медсестры.
Начиная со следующего дня пациенту можно перемещаться по палате и начать принимать пищу. Допустимо употребление только жидкой пищи (овсянка, кефир, диетический суп)
Постепенно пациент возвращается к обычному режиму приема жидкости — это важно для разбавления желчи. Первую неделю после операции важно полностью исключить употребление следующих продуктов и напитков:
- крепкий чай
- кофе
- алкоголь
- сладкие напитки
- сладости
- шоколад
- жареные блюда
- жирная пища
- копченое, острое, соленое, маринованное.
Гречневая каша на воде
Гречневая каша, сваренная на воде без соли и других добавок, помогает устранить отеки, улучшить состояние кожи. Кроме того, благодаря своему составу, вареная ядрица позволяет долго сохранить чувство сытости и не переедать.
Регулярное употребление каши показано:
- при ожирении;
- атеросклерозе;
- панкреатите;
- кардиологических болезнях;
- гепатитах, циррозе, гепатозе и других патология печени;
- заболеваниях желчного пузыря и желчных протоков (холецистит, холангит и др.);
- подагре.
Каша из продела или ядрицы обязательно должна присутствовать в рационе беременных и кормящих женщин.
Продукты, которые рекомендуется исключить
Употребление продуктов из данного списка может негативно повлиять на состояние больного сахарным диабетом второго типа, поэтому их рекомендуется полностью исключить из рациона.
- Овощи – любые обжаренные с использованием животных и растительных масел, а также солёные консервированные;
- Крупы – манная;
- Мучное – сухари, выпечка из сдобного и слоёного теста;
- Молочные продукты высокой жирности или с добавками (краситель, сахар);
- Морепродукты – икра, угорь, а также рыба, приготовленная с использованием животных жиров;
- Мясо – гусь, утка, куриная кожа, сосиски и колбасы;
- Сливочное масло и сало;
- Соусы: майонез, сметана, сливки;
- Десерты: сладкие соусы с использованием сливочного масла и жирного молока, мороженое, пудинги;
- Выпечка: пироги, жирные бисквиты, пирожные;
- Сладости: батончики с кокосовым орехом, помадка, ирис;
- Орехи – кокос и любые солёные;
- Напитки: шоколадные, кофе по-ирландски и заварной кофе, газированные напитки с сахаром, алкоголь, соки;
- Также рекомендуется сократить количество соли, не подсаливать овощи и салаты.
Разовое употребление небольшого количества данных продуктов допустимо в исключительных случаях, однако для сохранения здоровья в ежедневном рационе лучше их избегать.
Более подробную информацию о питании при сахарном диабете 2 типа вы можете получить на консультации врача-эндокринолога.
Записаться на консультацию к врачу-эндокринологу в Краснодаре
Пшено в народной медицине
При сахарном диабете 2 типа эту крупу можно использовать не только в пищу, но и как основу для приготовления народных средств. Например, для поддержания нормального уровня сахара в крови можно приготовить настой из проса и принимать его внутрь. Для этого следует использовать сырые зерна с шелухой, ведь именно в шелухе содержится максимальное количество полезных веществ.
Для приготовления настоя из лечебного пшена вымыть стакан зерен, слегка подсушить и залить кипятком в соотношении 1: 2. Настаиваемость средства должна быть не менее 2 часов, после чего его следует процедить и принимать по 100 мл трижды в день между приемами пищи. Курс этой процедуры определяется индивидуально, но средняя продолжительность составляет 14 дней.
Пшено также помогает при внешних симптомах диабета. Поскольку эндокринные проблемы часто вызывают сухость и воспаление кожи пациента, иногда на коже могут развиваться пустулезные высыпания. Чтобы ускорить их заживление, можно использовать спиртовую настойку зерен проса. Для этого 50 г зерен, пригодных для посева, залить 0,5 л водки и настоять 10-14 дней в темном прохладном месте. После процеживания средство следует охладить и наносить два-три раза в день на воспаленные участки.

Перед применением любого народного средства пациенту следует проконсультироваться с эндокринологом.
Ваш врач поможет вам определить, есть ли противопоказания у диабетиков, а также посоветует, как правильно выбрать дозу и частоту приема альтернативного препарата на основе зерен проса. В любом случае пациент должен понимать, что никакие народные средства (как, впрочем, и лекарства) не помогут без диеты и не избавят от диабета навсегда. Но в качестве альтернативной терапии могут помочь натуральные средства.
Что делать, если выявлен гестационный диабет?
Врач-акушер при подозрении на гестационный диабет направляет пациентку к эндокринологу, для подтверждения диагноза и лечения.
Самое основное при гестационном диабете — это соблюдение диеты.

Это непросто, но обязательно для благополучного течения беременности и рождения здорового ребенка. Нельзя есть сладкое (сахар, конфеты, мед, торты, фруктовые соки, бананы, виноград и т.д.), выпечку из белой пшеничного муки, манную и пшенную кашу, картофельное пюре. Беременная женщина с диабетом должна питаться часто, но небольшими порциями, чтобы не возникало резких колебаний сахара в крови. Эндокринолог на приеме подробно составит диету с учетом индивидуальных особенностей каждой пациентки.
Каждой пациентке необходимо самостоятельно измерять сахар с помощью глюкометра не реже 6-8 раз в день. Измерения проводятся натощак и через 1 час после еды, перед сном, иногда и в другие часы при необходимости. Только частый контроль сахара позволяет добиться идеальных значений, необходимых при беременности — перед едой меньше 5.1, через 1 час после еды меньше 7.0.

Таблетки, снижающие сахар крови, при диабете беременных применять нельзя, они противопоказаны. Поэтому если женщине не удается нормализовать сахар крови диетой, то назначаются инъекции инсулина. Как правило, дозы инсулина подбираются в условиях стационара, там же пациентку обучают самостоятельно вводить инсулин. Это не сложно и практически не больно! Привыкания к инсулину не развивается! Инсулин отменяют сразу после родов, под контролем уровня сахара крови.
Плюсы диеты
Мочевая кислота образуется при расщеплении пуринов. Пуриновые основания содержатся в еде, поэтому при лечении подагры важен рацион больного и соблюдение диетотерапии. Диетотерапия позволяет исключить продукты, которые содержат пурины, и снизить уровень мочевой кислоты.
Во время соблюдения диеты уменьшается количество болевых приступов, снижается воспалительный процесс, уменьшается отечность суставов и мягких тканей. Рацион сбалансирован продуктами с высокой калорийностью, не вызывает чувство сильного голода. С помощью диеты снижается риск осложнений и образования тофусов.
Польза жимолости для организма
Чем полезна жимолость для человека?
Этот кустарник прекрасно снижает уровень холестерина в крови, предупреждает появление атеросклеротических бляшек, способствует сокращению приступов мигрени.
Регулирует кровяное давление, помогает организму справиться с внутренними кровотечениями, с нервным расстройством и расстройством сна, раздражительностью.
Из спелых плодов жимолости готовят отвары, для полоскания ротовой полости при стоматитах, тонзиллитах, фарингитах и ларингитах.
Благотворно воздействует на щитовидную железу.
Растение обладает хорошими вяжущими свойствами и его используют при таких болезнях как: вздутие живота и диарея.
Этот кустарник отлично справляется с выведением из организма человека радионуклидов, токсических соединений.
Кроме этого ягоды прекрасно укрепляют иммунитет, повышают сопротивляемость организма человека простуде, грибковым паразитарным инфекциям.
Растение используют в дерматологии, в терапии таких заболеваний, как: псориаз, экзема, лишай. Следует приготовить чай из листьев и пить его раз в три часа по одному стакану на протяжении дня.
Свеживыжатым соком обрабатывают болезненные области тела. Листья жимолости являются отличным дезинфицирующим средством для обработки ожоговых поверхностей и небольших ран и язвочек.
Спелые плоды благотворно влияют на память и повышают скорость сообразительности человека.
Также растение используют для восстановления организма после перенесенных длительных заболеваний. Её рекомендуют применять при отсутствии аппетита и общей слабости.
Она прекрасно восстанавливает нарушенный обмен веществ, так, к примеру, при сахарном диабете второго типа.
Из листьев жимолости и его стеблей готовят отвар для волос, который улучшает их структуру и предупреждает появления перхоти.
Приготовленные джемы из ягод этого кустарника, являются превосходным средством при простудных заболеваниях.
Ягоды этого кустарника помогают при головной боли и головокружениях.
Приготовленное варенье из жимолости, применяют при язвенных заболеваниях, гастритах, колитах, лихорадке, болезнях печени.
Помогает восстановить организм человека после перенесенного инфаркта.
Препятствует возникновению раковых опухолей, замедляет процесс старения клеток.
На сегодняшний день жимолость рекомендуют, как лечебное средство от СПИДа.
Компот из жимолости хорошо пить в осеннее – весенний период, а также как профилактическое средство при болезнях сердца, гипертонии, сердечной недостаточности.
Готовят компот из расчета на 200 г ягод, 400 г сахара и один литр воды. Когда сахар растает в воде, прокипятить его 10 минут. Вымытые и просушенные ягоды залить готовым сиропом, разложить в банки и закрыть.
Настой из листьев жимолости применяют при водянке и цистите.
Людям, страдающим носовыми кровотечениями, полезно регулярно употреблять в еду плоды этого растения.
Положительный результат дает воздействие на зрение, употребляя сок и ягоды жимолости, которые препятствуют развитию глаукомы.
При ревматизме желательно применять горячие ванны, используя ветки и кору этого кустарника.
Стакан листьев проварить в одном литре кипятка 20 минут, процедить и делать теплые компрессы на болезненные участки тела.
Сок из жимолости может спасти от укусов ядовитых насекомых и змей.
Здоровому человеку, также не повредит прием этого растения, которое насытит организм витаминами и усилит иммунитет.
Гликемический индекс, пищевая и энергетическая ценность
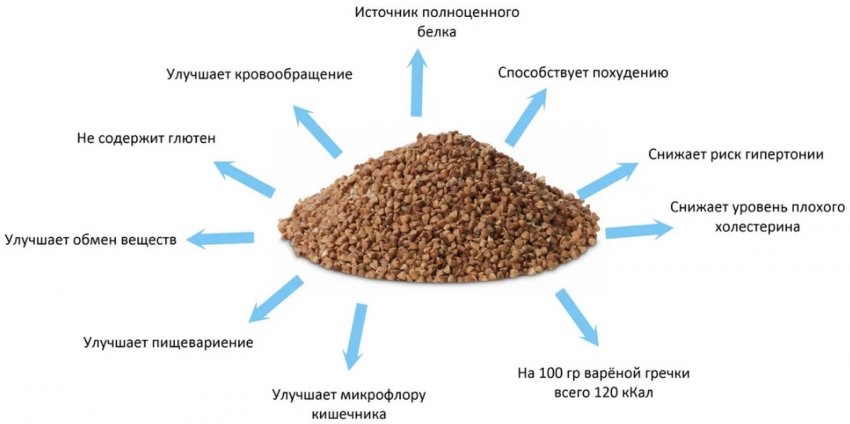
В рационе больного сахарным диабетом не должны присутствовать высококалорийные продукты. Особенно это касается диабетиков со 2 типом заболевания, большинство из которых страдают излишней массой тела. Энергетическая ценность гречи составляет 308 ккал/100 г.
В процессе варки крупа вбирает в себя много воды, поэтому калорийность готовой гречневой каши (на воде, без добавок) уменьшается втрое. На 100 г блюда приходится всего 98 ккал. По составу нутриентов (белков, жиров и углеводов) в гречихе преобладают сложные углеводы, в частности, крахмал.
Это не самый полезный для диабетиков продукт, однако в лимитированном количестве вполне допускается в рационе. Пищевые волокна в составе гречки составляют около 12 г/100 г. Они способствуют нормализации работы пищеварительного тракта, препятствуя возникновению обстипации (запора).
Ядрица выгодно отличается от других злаков высоким содержанием полезного растительного белка (13 г/100 г). Несмотря на то что гречка для диабетиков является полезным продуктом, увлекаться ею не следует. Из-за высокого содержания крахмала гликемический индекс крупы составляет 55 единиц.
Советы по питанию для диабетиков
Превратите суп в сытное основное блюдо: например, добавьте фасоль, приправьте панировочными сухарями или побалуйте себя несколькими кусочками рыбы, нежирным цыпленком.
Добавьте в рацион овсяные и пшеничные отруби, используйте их при приготовлении всех мучных блюд (запеканки, блины и др.), добавляйте в супы или рагу.
Выбирайте правильно заправленные закуски:
- салат с апельсиновым соком, горчично-уксусной (или лимонной) заправкой и нежирным сыром;
- рис или пасту с натуральным томатным пюре и чесноком, базиликом и соусом из тертого пармезана;
- заправляйте овощи или мясо нежирным йогуртом, петрушкой и лимонным соком.
Ешьте бобовые (у них низкий гликемический индекс, высокое содержание клетчатки), их можно использовать:
- для приготовления супов (например, чечевичного супа);
- при приготовлении рагу (например, красная фасоль, горох, ризотто).
Попробуйте продукты, которыми вы раньше не пользовались:
- приправляйте больше блюд корицей – она помогает регулировать уровень сахара в крови;
- попробуйте топинамбур, сладкий картофель, сочетания разных овощей;
- замените майонезный соус или кетчуп на соусы из обезжиренного йогурта и натурального томатного пюре.
Гречка повышает или понижает сахар в крови
Не стоит наивно верить, что можно кушать только гречку и забыть о диабете.
Польза гречневой крупы для диабетиков заключается не только в богатом витаминно-минеральном составе: плоды содержат большое количество белка — 12–15 г/100 г продукта, в составе которого обнаружен аргинин — аминокислота, стимулирующая высвобождение инсулиновых компонентов из поджелудочной железы.
Знаете ли вы? Гречневая лапша «соба» — национальное блюдо японской кухни.
Не стоит бояться, что содержащийся в гречневой каше крахмал спровоцирует повышение сахара. Нейтрализатором этого компонента является клетчатка, которая работает на улучшение пищеварительного процесса, и способствует выведению крахмала из кишечной системы ещё до того момента, когда начнётся его расщепление и усвоение. То есть клетчатка своеобразно способна снижать глюкозный уровень.

Какую гречку употреблять при диабете
Если у вас нет противопоказаний, то вы можете употреблять как зелёную, так и обработанную гречневую крупу. Среди лучших сортов стоит отметить «Мистраль», «Гудвилл», «Дон Густо». Употреблять лучше всего в варёном виде.
Вам будет интересно узнать, можно ли виноград, сливы и орехи при сахарном диабете.
Каша из зелёной пророщенной гречки
Своим составом зелёная гречневая крупа намного полезнее коричневой, поскольку вторая прошла термическую обработку. Продукт хорошо усваивается, и его нет необходимости готовить обычными методами, путём проваривания: она становится самостоятельным блюдом, после того, как её прорастить. Также её можно добавлять в салаты, супы, котлеты, гарниры.
Для приготовления питательной и полезной каши из зелёной гречки вам понадобится:
- гречневые ростки: 150 мл;
- яблоко: 1 шт.;
- авокадо: 1 шт.

Все ингредиенты переместите в блендер и измельчите. Затем блюдо можно употреблять, предварительно украсив.
Важно! Фрукты к рецепту вы можете добавлять на свой собственный вкус и согласно врачебным рекомендациям.
Что едят при повышенном сахаре в крови: рацион питания при сахарном диабете
В меню следует включить:
Диабетические хлебцы, ржаной и отрубяной хлеб.
Овощные супы, в том числе холодные. Бульон не должен быть крепким.
Блюда из постного мяса и птицы.
Кефир, биойогурт, ацидофилин и другие кисломолочные продукты с низким содержанием жира (но не обезжиренные).
Несоленый сыр.
Яйца, легкие омлеты. Рекомендуется белок, употребление желтка ограничено.
Блюда из круп (с ограничением в пределах допустимых норм).Можно готовить каши из гречки, перловки, овсянки. Нельзя: из манки, риса.
Нежирная рыба – либо запеченная (в духовке, на гриле), либо отварная.
Зеленые овощи: сырые, приготовленные на пару, отварные, запеченные
Внимание: термическая обработка увеличивает гликемический индекс продукта.
Фрукты: яблоки кислых сортов, апельсины.
Сладости: разрешаются желе, конфеты, муссы и другие лакомства на стевии, а также других заменителях.
Рекомендуемые напитки: чай, разбавленные овощные соки, отвары на основе трав и сухих плодов шиповника.
Можно добавлять в первые и вторые блюда сливочное масло, использовать растительное масло в качестве заправки для салатов.
Соусы: только домашние, исключаются соленые и острые, допускаются нежирные, на отваре овощей и трав.
Вот так может выглядеть меню на день для диабетика:
- Завтрак (1) – отварное постное мясо, зеленое яблоко, чай.
- Завтрак (2) – омлет на пару или яйцо всмятку.
- Обед – вегетарианские щи без картофеля, запеченная рыба.
- Полдник – стакан кефира, яблоко или горсть черной смородины.
- Ужин – отварная говядина со спаржей.
- На ночь – кефир.
Если одному заболеванию сопутствует другое (гастрит, дуоденит, язва, колит), необходимо сохранить предложенный рацион, но избегать раздражения слизистой желудка и кишечника, соблюдать особые правила приготовления блюд – на пару, в протертом виде.
Не забывайте о том, что следует придерживаться дробного режима питания – 5-6 раз в сутки. Несоблюдение режима может привести к гипо- или гипергликемии. Будьте осторожны: не пропускайте основные и дополнительные приемы пищи и не допускайте переедания.
В этой статье мы постарались максимально подробно рассказать о том, что можно и нельзя есть при повышенном сахаре в крови, дали принципы диеты при сахарном диабете и списки продуктов – запрещенных и разрешенных. Не забывайте о том, что правильное питание поможет укрепить организм и предотвратить развитие заболевания – составляйте меню с учетом рекомендаций врача.
Примерное меню при заболеваниях сосудов в стадии компенсации или недостаточности кровообращения 1-2А стадии, при гипертонической болезни 1-2 стадии, атеросклерозе
1-й завтрак: омлет из двух яиц, чай с молоком.
2-й завтрак: нежирный творог.
Обед: Суп овощной, мясные котлеты, приготовленные на пару, гречневая каша.
Ужин: нежирная отварная рыба, тушеная капуста, отвар шиповника.
На ночь: стакан ряженки.
На весь день: белый хлеб — 250 г, черный — 100 г, сахар — 30 г, сливочное масло — 20г.
(Сахар лучше заменить натуральным медом)
Продукты, рекомендуемые в пищу, после инсульта
Льняное, подсолнечное, рапсовое, оливковое масло.
Это источники ненасыщенных жирных кислот, необходимых для нормального функционирования мозга.
Цветная капуста, сельдерей, огурцы, соя, грецкие орехи, зерна пшеницы, печень трески, рыба, мясо.
Источники фосфора, серы, цинка, кальция, железа и магния.
Фосфор и его соединения способствуют образованию клеток мозга.
Капуста, морковь, огурцы, крыжовник, земляника, лук, картофель, редис, яичный желток.
Источники серы, необходимой для насыщения клеток мозга кислородом.
Салат-латук, листья салата, подсолнечное масло, печень, яичный желток.
Источники витамина Е, который регулирует деятельность мозжечка.
Ореховое масло, орехи, цельные зерна, полированный рис.
Зеленые овощи — зелень горчицы, шпинат, капуста. Апельсины, грейпфруты, дыня, авокадо, бананы. Продукты из молока, говядина, говяжья печень.
Эта пища богата витаминами группы В, дефицит которых может привести к проблемам памяти.
Черника, клубника, малина, ежевика, клюква.
Источники физетина и флавоноидов. Укрепляют стенки сосудов, стимулируют работу головного мозга.
Картофель, петрушка, редис, лук, помидоры.
Эти продукты способствуют насыщению клеток мозга кислородом.
Польза и вред гречки при сахарном диабете
Среди полезных свойств гречки для организма диабетика стоит отметить следующие:
Экологическая чистота
Агротехника растения не требует внесения пестицидов и не поддаётся генной модификации.
Крупа позитивно влияет на работу поджелудочной железы.
Содержащийся в составе плодов культуры селен укрепляет и повышает иммунитет, что особо важно для ослабленного сахарным диабетом организма.
Богатый витаминно-минеральный состав гречневой крупы снабжает организм диабетика необходимыми ему микро- и макроэлементами, и предотвращает развитие авитаминоза.
Страдающим от сахарного диабета нужно употреблять вязкую кашу из гречки, что может стать причиной запоров, в этом заключается вред продукта.